ACPサポートチーム
診療紹介
ACP(アドバンス・ケア・プランニング)とは
- 日本医師会の定義によると、将来の変化に備え、将来の医療及びケアについて、患者さんを主体に、そのご家族や近しい人、医療・ケアチームが、繰り返し話し合いを行い、患者さんの意思決定を支援するプロセスとされています。
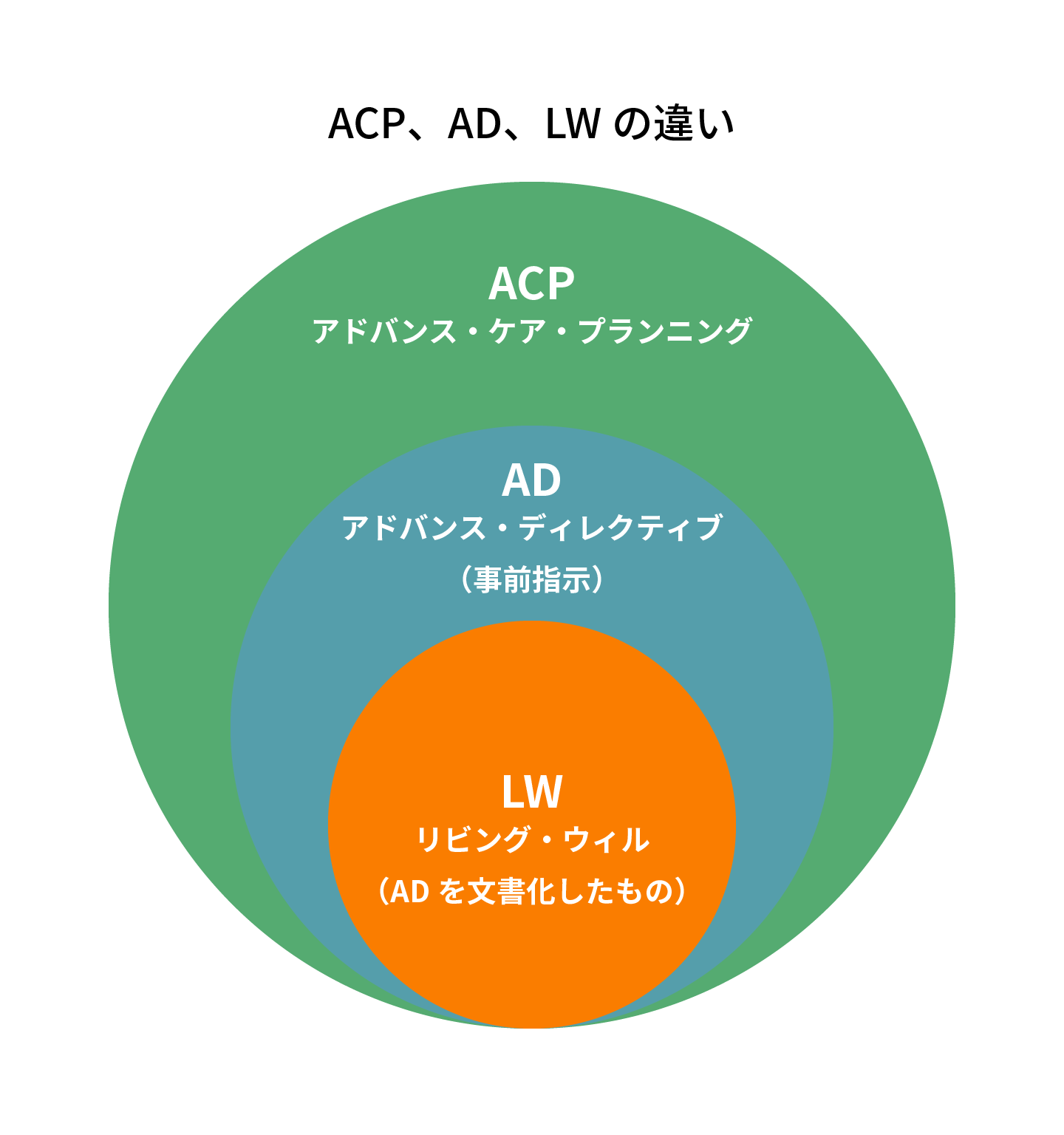
- ACPとは、終末期医療をどうするか、延命治療をどうするのか、を決めることであると誤解されることがあります。図1に示すように、ACPは、終末期医療、リビング・ウィルを含めて、進行した疾患に罹患した患者さんの今後の治療、生活を含めて、医療者と患者さん・ご家族が、生活をより豊かにできるように繰り返し話し合いをしていくことであると思います。
図1
がん診療でのACP
がん診療でのACPは、表1に示すような6つの要素が大切です。治療方針を決める上でも、積極治療をどこまでやるのか、緩和ケアをいつからどうやってやるのか、他の選択肢はないのか、についても話し合いをすることが大切です。最も大切なことは、本人が大切にしていること、楽しみにしていること、ライフイベントを聞くことです。患者さんのQOL(クオリティ・オブ・ライフ)を大切にしていくことが、進行がん患者さんの治療ではもっとも大切な要素であるからです。
がん患者のACP
- 信頼関係の構築(ラポール形成)
- 積極治療をどこまでやるのか(がんゲノム治療を含めた抗がん剤治療について、限界と選択肢について)
- 本人が、大切にしたい生活の質は何か?楽しみにしていることは?(ライフイベントを聞く)
- End of Life Discussion : 身の回りのことができなくなってきた場合、どこで(在宅・入院・ホスピス)どのように過ごしたいか?
- 断定的な余命宣告をしない(Hope the Best, Prepare the Worst : 最善を期待し、最悪に備えることが大切と伝える)
- どんな状況になっても見放さないこと(孤独にさせないこと、将来の約束)
JAMA Intern Med. 2013;173(4):283-290
勝俣範之、ACPの実践 :Cancer Board Square: 医学書院2019年4月号
ACPサポートチーム
当院では、ACPをサポートするチームとして、院内のがん患者さんについて、ACPをサポートするチームをつくり、ACPについて、積極治療をどこまでやればよいのか、ゲノム医療、他の治療オプションなどを含めた今後の治療の相談、緩和ケアの相談、在宅医療の相談、費用についての相談、生活面での相談を積極的に行っています。
ACPサポートチームメンバー
- 腫瘍内科医
- がん専門看護師
- 緩和ケアチーム
診療科・部門
診療科
部門
